APENDISITIS (USUS BUNTU)
apendisitis kronik (Sjamsuhidayat, 2005).
1. Apendisitis akut.
Apendisitis akut sering tampil dengan gejala khas yang didasari oleh radang mendadak umbai cacing yang memberikan tanda setempat, disertai maupun tidak disertai rangsang peritonieum lokal. Gajala apendisitis akut talah nyeri samar-samar dan tumpul yang merupakan nyeri viseral didaerah epigastrium disekitar umbilikus. Keluhan ini sering disertai mual dan kadang muntah.Umumnya nafsu makan menurun. Dalam beberapa jam nyeri akan berpindah ketitik mcBurney. Disini nyeri dirasakan lebih tajam dan lebih jelas letaknya sehingga merupakan nyeri somatik setempat
2. Apendisitis kronik.
Diagnosis apendisitis kronis baru dapat ditegakkan jika ditemukan adanya : riwayat nyeri perut kanan bawah lebih dari 2 minggu, radang kronik apendiks secara makroskopik dan mikroskopik. Kriteria mikroskopik apendisitis kronik adalah fibrosis menyeluruh dinding apendiks, sumbatan parsial atau total lumen apendiks, adanya jaringan parut dan ulkus lama dimukosa , dan adanya sel inflamasi kronik. Insiden apendisitis kronik antara 1-5%.
Patofisiologi
Apendisitis biasanya disebabkan oleh penyumbatan lumen apendiks oleh hiperplasia folikel limfoid, fekalit, benda asing, striktur karena fibrosis akibat peradangan sebelumnya, atau neoplasma. Obstruksi tersebut menyebabkan mukus yang diproduksi mukosa mengalami bendungan. Semakin lama mucus tersebut semakin banyak, namun elastisitas dinding apendiks mempunyai keterbatasan sehingga menyebabkan peningkatan tekanan intralumen. Tekanan yang meningkat tersebut akan menghambat aliran limfe yang mengakibatkan edema, diapedesis bakteri, dan ulserasi mukosa. Pada saat inilah terjadi apendisitis akut local yang ditandai oleh nyeri epigastrium. Bila sekresi mukus terus berlanjut, tekanan akan terus meningkat. Hal tersebut akan menyebkan obstruksi vena, edema bertambah, dan bakteri akan menembus dinding. Peradangan yang timbul meluas dan mengenai peritoneum setempat sehingga menimbulkan nyeri didaerah kanan bawah. Keadaan ini disebut apendisitis supuratif akut. Bila kemudian aliran arteri terganggu akan terjadi infark dinding apendiks yang diikuti dengan gangren. Stadium ini disebut dengan apendisitis gangrenosa. Bila dinding yang telah rapuh itu pecah, akan terjadi apendisitis perforasi. Bila semua proses diatas berjalan lambat, omentum dan usus yang berdekatan akan bergerak kearah apendiks hingga timbul suatu massa lokal yang disebut infiltrate apendikularis. Peradangan pada apendiks tersebut dapat menjadi abses atau menghilang. Pada anak-anak, kerena omentum lebih pendek dan apendiks lebih panjang, maka dinding apendiks lebih tipis. Keadaan tersebut ditambah dengan daya tahan tubuh yang masih kurang sehingga memudahkan terjadinya perforasi. Sedangkan pada orang tua, perforasi mudah terjadi karena telah ada gangguan pembuluh darah (Mansjoer, 2000).
Penatalaksanaan
Pembedahan diindikasikan bila diagnosa apendisitis telah ditegakkan. Antibiotik dan cairan IV diberikan serta pasien diminta untuk membatasi aktivitas fisik sampai pembedahan dilakukan ( akhyar yayan,2008 ). Analgetik dapat diberikan setelah diagnosa ditegakkan. Apendiktomi (pembedahan untuk mengangkat apendiks) dilakukan sesegera mungkin untuk menurunkan resiko perforasi. Apendiktomi dapat dilakukan dibawah anestesi umum umum atau spinal, secara terbuka ataupun dengan cara laparoskopi yang merupakan metode terbaru yang sangat efektif. Bila apendiktomi terbuka, insisi Mc.Burney banyak dipilih oleh para ahli bedah.
Pada penderita yang diagnosisnya tidak jelas sebaiknya dilakukan observasi dulu. Pemeriksaan laboratorium dan ultrasonografi bisa dilakukan bila dalam observasi masih terdapat keraguan. Bila terdapat laparoskop, tindakan laparoskopi diagnostik pada kasus meragukan dapat segera menentukan akan dilakukan operasi atau tidak (Smeltzer C. Suzanne, 2002).
G. Komplikasi
Komplikasi utama apendisitis adalah perforasi apendiks yang dapat berkembang menjadi peritonitis atau abses. Insidens perforasi adalah 10% sampai 32%. Insidens lebih tinggi pada anak kecil dan lansia. Perforasi secara umum terjadi 24 jam setelah awitan nyeri. Gejala mencakup demam dengan suhu 37,70C atau lebih tinggi, penampilan toksik, dan nyeri atau nyeri tekan abdomen yang kontinyu (Smeltzer C.Suzanne, 2002).
Beberpa komplikasi yang dapat terjadi :
· Perforasi
Keterlambatan penanganan merupakan alasan penting terjadinya perforasi. Perforasi appendix akan mengakibatkan peritonitis purulenta yang ditandai dengan demam tinggi, nyeri makin hebat meliputi seluruh perut dan perut menjadi tegang dan kembung. Nyeri tekan dan defans muskuler di seluruh perut, peristaltik usus menurun sampai menghilang karena ileus paralitik (Syamsuhidajat, 1997).
· Peritonitis
Peradangan peritoneum merupakan penyulit berbahaya yang dapat terjadi dalam bentuk akut maupun kronis. Keadaan ini biasanya terjadi akibat penyebaran infeksi dari apendisitis. Bila bahan yang menginfeksi tersebar luas pada permukaan peritoneum menyebabkan timbulnya peritonitis generalisata. Dengan begitu, aktivitas peristaltik berkurang sampai timbul ileus paralitik, usus kemudian menjadi atoni dan meregang. Cairan dan elektrolit hilang ke dalam lumen usus menyebabkan dehidrasi, gangguan sirkulasi, oligouria, dan mungkin syok. Gejala : demam, lekositosis, nyeri abdomen, muntah, Abdomen tegang, kaku, nyeri tekan, dan bunyi usus menghilang (Price dan Wilson, 2006).
· Massa Periapendikuler
Hal ini terjadi bila apendisitis gangrenosa atau mikroperforasi ditutupi pendindingan oleh omentum. Umumnya massa apendix terbentuk pada hari ke-4 sejak peradangan mulai apabila tidak terjadi peritonitis generalisata. Massa apendix dengan proses radang yang masih aktif ditandai dengan keadaan umum masih terlihat sakit, suhu masih tinggi, terdapat tanda-tanda peritonitis, lekositosis, dan pergeseran ke kiri. Massa apendix dengan proses meradang telah mereda ditandai dengan keadaan umum telah membaik, suhu tidak tinggi lagi, tidak ada tanda peritonitis, teraba massa berbatas tegas dengan nyeri tekan ringan, lekosit dan netrofil normal (Ahmadsyah dan Kartono, 1995).
Prognosis
Apendiktomi yang dilakukan sebelum perforasi prognosisnya baik. Kematian dapat terjadi pada beberapa kasus. Setelah operasi masih dapat terjadi infeksi pada 30% kasus apendix perforasi atau apendix gangrenosa.
Prognosis Mortalitas adalah 0,1% jika apendisitis akut tidak pecah, dan 15% jika pecah pada orang tua. Kematian biasanya dari sepsis, emboli paru, atau aspirasi; prognosis membaik dengan diagnosis dini sebelum ruptur dan antibiotik yang lebih baik.
Morbiditas meningkat dengan ruptur dan usia tua. Komplikasi dini adalah septik. lnfeksi luka membutuhkan pembukaan kembali insisi kulit yang merupakan predisposisi terjadinya robekan (lebih jarang terjadi dengan insisi pemisahan otot). Abses intrabdomen dapat terjadi dari kontaminasi peritonealis setelah gangren dan perforasi. Fistula fekalis timbul dari nekrosis suatu bagian dari sekum oleh abses atau konstriksi dari jahitan kantong atau dari pengikatan yang tergelincir. Obstruksi usus dapat terjadi dengan abses lokulasi dan pembentukan adhesi. Komplikasi lanjut mencakup pembentukan adhesi dengan obstruksi mekanis dan hernia.
Sumber Artikel
Intisari Prinsip Prinsip Ilmu Bedah
Intisari Prinsip Prinsip Ilmu Bedah
Kapan harus dioperasi
Bahkan penderita saat itu tidak bisa berjalan karena sakitnya, sehingga untuk mengatasi usus itu dari pecah, perlu operasi segera.
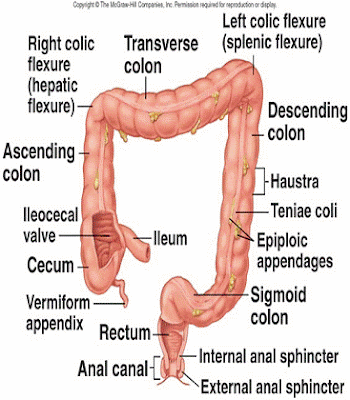
Apendicitis adalah radang pada begian usus berbentuk seperti tabung pendek yang buntu, panjang 7-10 cm, tumbuh pada sambungan usus besar dan usus halus. Biasanya berisi lemak dan tidak mempunyai fungsi khusus. Radang dapat terjadi karena tinja yang mengeras atau cacing pada usus. Dalam kondisi seperti itu harus segera mendapatkan penanganan dokter untuk operasi. Jika tidak segera di operasi, akan menyebabkan komplikasi yang serius di dalam tubuh.
Dalam kasus ringan dapat sembuh tanpa perawatan (Apendicitis kronis), tetapi banyak kasus yang memerlukan operasi dengan menyingkirkan usus buntu yang terinfeksi. Bila tidak di rawat dengan benar akan menimbulkan angka kematian yang cukup tinggi. Hal itu terjadi karena infeksi yang menyeluruh pada isi perut (peritonitis) dan shock ketika usus yang terinfeksi hancur. Peradangan akibat infeksi pada usus buntu bisa mengakibatkan penanahan. Bila infeksi bertambah parah, usus buntu itu bisa pecah. Usus buntu merupakan saluran usus yang ujungnya buntu dan menonjol dari bagian awal dari usus besar atau sekum (cecum). Usus buntu besarnya sekitar kelingking tangan dan terletak diperut kanan bawah. Strukturnya seperti bagian usus lainnya . Namun, lendirnya banyak mengandung kelenjar yang senantiasa mengeluarkan lendir.
Pada mulut usus buntu bisa terjadi penyempitan atau penyumbatan yang menimbulkan timbunan lendir di dalam rongganya. Bila terjadi genangan lendir di situ, kuman di dalam usus besar bisa tumbuh cepat di sana. Bila peradangan itu pecah, maka kotoran manusia beserta kumannya menyebar ke rongga perut. Makanya, bila peradangan ini tidak di operasi bisa mengakibatkan kematian.
Pada mulut usus buntu bisa terjadi penyempitan atau penyumbatan yang menimbulkan timbunan lendir di dalam rongganya. Bila terjadi genangan lendir di situ, kuman di dalam usus besar bisa tumbuh cepat di sana. Bila peradangan itu pecah, maka kotoran manusia beserta kumannya menyebar ke rongga perut. Makanya, bila peradangan ini tidak di operasi bisa mengakibatkan kematian.